Lanzan GuĂas con consejos prácticos y detalles para tratar la dermatitis atĂłpica
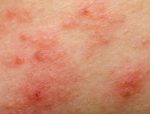
DermatĂłlogos y alergistas desarrollaron las Primeras GuĂas para el DiagnĂłstico y Tratamiento de la Dermatitis AtĂłpica con definiciones, recomendaciones y detalles que van desde hábitos de higiene y vestimenta, hasta cĂłmo y cuándo indicar los medicamentos biolĂłgicos de Ăşltima generaciĂłn. Se estima que en nuestro paĂs afecta a alrededor de un 6,4 por ciento de los niños y a entre un 2 y un 6,9 por ciento de los adultos
Buenos Aires–(Nomyc)-Hasta hace poco, recibir en el consultorio a pacientes con Dermatitis Atópica (DA) moderada y severa era muy desalentador para los especialistas, porque no contaban con alternativas que brindaran resultados eficaces y sostenidos en el tiempo, pero hoy su manejo cambió sustancialmente a partir de un mayor entendimiento de los procesos que la desencadenan y del desarrollo de nuevas medicaciones.
Todo lo que se sabe sobre esta enfermedad fue recopilado en las primeras GuĂas para el DiagnĂłstico y Tratamiento de la Dermatitis AtĂłpica, que acaban de publicarse y fueron elaboradas en conjunto por la AsociaciĂłn Argentina de Alergia e InmunologĂa ClĂnica (AAAeIC) y la Sociedad Argentina de DermatologĂa (SAD).
“Los dermatĂłlogos y los alergistas son los dos especialistas que tratan esta enfermedad y trabajamos juntos para unificar los datos que tenĂamos sobre el alcance de la DA en el paĂs, el impacto en la vida de las personas y las pautas de manejo con las distintas opciones de tratamiento y este es un documento de consulta para quienes tratan esta enfermedad, representa un avance para los pacientes con una condiciĂłn cuya prevalencia va en aumento”, señalĂł Ariel Sehtman, mĂ©dico dermatĂłlogo, presidente de la Sociedad Argentina de DermatologĂa (SAD).
La DA es una enfermedad inflamatoria y crĂłnica de la piel, caracterizada por brotes frecuentes, picazĂłn intensa, irritaciĂłn, dolor, enrojecimiento, costras e infecciones.
“Los pacientes manifiestan que lo que más les molesta es la intensa picazĂłn y la necesidad de rascarse de manera constante y las lesiones visibles en la piel impactan en su vida social, su desarrollo laboral y la intimidad de pareja” continĂşa Sehtman, quien agrega que “recuerdo el caso de un joven de 20 años que tenĂa lesiones severas y en el consultorio me contaba que prácticamente no salĂa de su casa, se aislaba, no salĂa con amigos ni tenĂa novia”.
“Encima, genera mucho estigma y discriminaciĂłn, porque muchos ven la piel lastimada, enrojecida, y creen errĂłneamente que podrĂa ser algo contagioso, cuando ciertamente no lo es”, agregĂł Pablo Moreno, mĂ©dico especialista en Alergia e InmunologĂa, presidente de la AsociaciĂłn Argentina de Alergia e InnmunologĂa ClĂnica (AAAeIC).
A nivel local, las estimaciones indican que afectarĂa al 6,4 por ciento de la poblaciĂłn de entre 6 y 7 años y al 7,2 por ciento de la poblaciĂłn de entre 13 y 14 años y en adultos, datos internacionales muestran una prevalencia de entre 2 y 6,9 por ciento y estudios más recientes en Estados Unidos encontraron valores por encima del 10 por ciento.
Más allá de estas cifras, la mayorĂa de los casos son leves y el impacto negativo mayor se ve en las variantes moderada y severa de la enfermedad, que aparecen en un grupo más reducido.
Desencadenantes de la enfermedad: de manera histórica, se asociaba a la dermatitis atópica solo con una alteración externa en la barrera cutánea y se consideraba que los principales responsables eran perfumes y jabones aplicados a temprana edad, determinadas telas, alérgenos y otros irritantes.
Hoy se la conoce mejor y se la describe como una patologĂa de carácter inflamatorio, en la que una respuesta hiperactiva del sistema inmunolĂłgico gatilla un proceso inflamatorio subyacente con brotes frecuentes y este entendimiento relativamente reciente permitiĂł el desarrollo de medicamentos especĂficos, orientados a inhibir determinadas proteĂnas (interleuquinas) que intervienen en ese proceso inflamatorio.
Uno de ellos, el “dupilumab”, es un medicamento biolĂłgico que ya está disponible en nuestro paĂs y su uso en adultos con la enfermedad severa está descripto en las guĂas.
Además, se da en simultáneo un proceso de alteraciĂłn en la piel como barrera cutánea y sobre esto Moreno explicĂł que “nuestra piel se ve constantemente colonizada por bacterias y otros gĂ©rmenes y el exceso o la falta de higiene, el contacto con sustancias irritantes y algunas carencias nutricionales pueden alterar esa ´microbiota cutánea´ y desencadenar o empeorar sĂntomas de dermatitis atĂłpica”.
Por eso el abordaje de esta enfermedad, descripto en las GuĂas de DiagnĂłstico y Tratamiento, tiene como premisa fundamental el cuidado de la piel y contempla una serie de pautas concretas, por ejemplo, al bañarse: la ducha remueve impurezas, costras y reduce la colonizaciĂłn bacteriana, pero puede lastimar la piel.
Por eso, recomiendan el uso de productos de higiene no irritantes, con pH similar al de la piel y que no contengan nada que pueda funcionar como alérgeno.
A su vez, se indica que el agua debe ser templada, de entre 27-30°C y la ducha breve, de 5 a 10 minutos, ya que el exceso de calor y el contacto prolongado con el agua pueden irritar.
Además, la piel debe secarse apoyando la toalla suavemente y sin frotar y para retener la humedad en la piel, aconsejan aplicar cremas con emolientes ni bien terminado el baño.
La vestimenta es otro eje clave: las GuĂas recomiendan el uso de ropa confeccionada con gĂ©neros suaves, especialmente algodĂłn o seda, de colores claros, evitando el uso de fibras como el nylon y la lana, asĂ como los colorantes intensos en contacto directo con la piel.
Las prendas deben ser holgadas y no provocar calor excesivo, porque el sudor irrita y provoca picazĂłn y tambiĂ©n es importante quitar las etiquetas por el roce que generan y evitar colgantes que contengan nĂquel.
A partir de todas estas indicaciones, Sehtman reconoció que, sobre todo en los casos moderados y severos, “los pacientes enfrentan diferentes limitaciones y hay que ayudarlos a que incorporen lo que los puede ayudar y eviten todo aquello que les puede agravar sus brotes”.
Algunos cuadros de dermatitis atĂłpica guardan relaciĂłn con las alergias alimentarias y en esos pacientes “se puede disminuir la severidad de los brotes evitando la ingesta de los principales alĂ©rgenos, que son soja, mariscos, manĂ, leche, trigo y huevo” explicĂł Moreno.
Para el manejo de la dermatitis atópica son igual de importantes la formación del médico y la educación del paciente, porque uno tiene que dar pautas claras y el otro, incorporarlas a su vida.
“Aunque ahora contamos con nuevas y mejores medicaciones, el cuidado diario es irremplazable. Muchos paradigmas cambiaron en poco tiempo y los pacientes deben saber que pueden mejorar su calidad de vida”, concluyó Sehtman.
Nomyc-14-7-20


